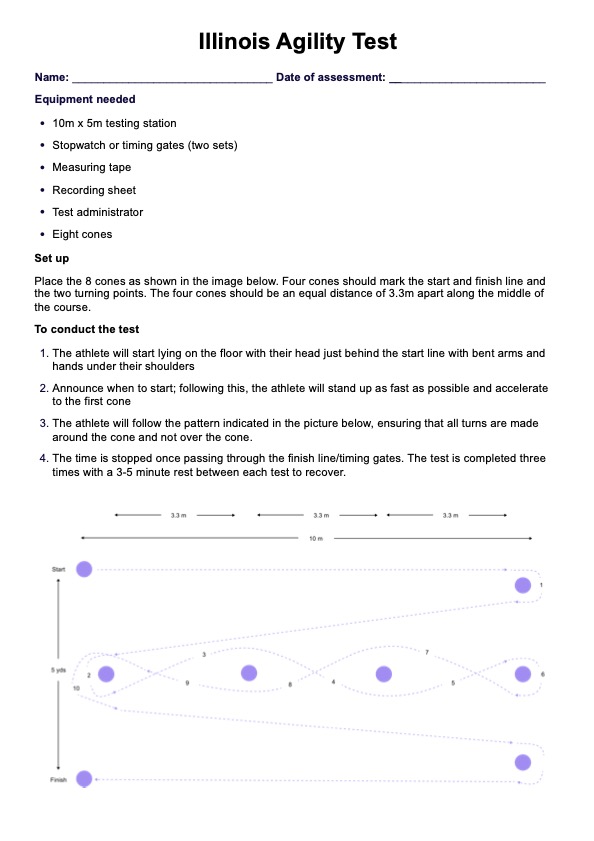
Como funciona a Avaliação ABCDE
A Avaliação ABCDE é um procedimento simples que deve ser feito para garantir que o paciente seja bem cuidado durante emergências. Para ajudar você, aqui está um resumo do que fazer em cada etapa da avaliação:
Etapa 1: avaliar as vias aéreas
A equipe médica deve verificar se o paciente consegue falar ou não, especialmente se ele parecer inconsciente. Se conseguirem, a equipe passará para a Respiração. Caso contrário, eles precisam verificar se há sinais de obstrução das vias aéreas, como:
- Respirações de gangorra
- Cianose central
- Uso de músculos acessórios
- Diminuição do som da respiração
É crucial garantir uma via aérea definitiva em situações de emergência para evitar complicações graves.
A equipe também deve abrir a boca do paciente para inspecionar corpos estranhos, sangue, vômito, etc., que possam obstruir as vias aéreas e causar danos cerebrais, parada cardíaca, etc.
Se o paciente tiver uma obstrução das vias aéreas, o condutor deve pedir apoio de sua equipe para que as intervenções apropriadas possam ser fornecidas. Exemplos de intervenção são RCP, manobra de inclinação da cabeça x elevação do queixo, impulso da mandíbula, vias aéreas orofaríngeas e vias aéreas nasofaríngeas.
Depois de realizar as intervenções necessárias, a equipe médica deve reavaliar as vias aéreas do paciente antes de respirar.
Etapa 2: verifique a respiração
Para esta parte da avaliação, a equipe médica precisa avaliar o seguinte:
- A frequência respiratória do paciente (a frequência normal deve ser de 12 a 20 respirações por minuto)
- Saturação de oxigênio (a taxa normal deve ser de 94 a 98%) para pacientes saudáveis e 88 a 92% para pacientes com doença pulmonar obstrutiva crônica (DPOC).
Eles também devem inspecionar para verificar se há bradipneia, taquipneia, hipoxemia, cianose, estridor, tosse, falta de ar, respiração de Kussmaul e respiração de Cheyne-Stokes.
Eles podem ser avaliados fazendo o seguinte:
- Avaliando suavemente a posição da traquéia
- Avaliação da expansão torácica do paciente quando ele respira
- Percussão no peito do paciente
- Auscultando o peito do paciente
- Fazer gasometria arterial se a saturação de oxigênio não for normal
- Raios-X para verificar patologias
É crucial identificar e tratar o pneumotórax hipertensivo durante a avaliação primária para garantir uma ventilação eficaz e controlar hemorragias em pacientes com sinais de instabilidade hemodinâmica.
Se forem necessárias intervenções, a equipe médica pode considerar a RCP se o paciente ficar inconsciente, fornecer oxigênio suplementar, esteróides e usar um nebulizador para pessoas com asma. Antibióticos
Como no primeiro, o paciente deve ser reavaliado após a implementação das intervenções antes de passar para a Circulação.
Etapa 3: Verifique a circulação
Para esta parte da avaliação, a equipe médica verificará o seguinte:
- A frequência cardíaca do paciente (normal é de 60 a 99 batimentos por minuto)
- A pressão arterial do paciente (normal é 90/60mmHg e 140/99mmHg)
- Calcule o balanço hídrico atual do paciente
Eles também devem realizar uma inspeção para verificar se têm taquicardia, bradicardia, hipertensão, hipotensão, palidez, edema, insuficiência cardíaca, síndrome coronariana aguda ou pressão venosa jugular.
Eles podem inspecionar os problemas mencionados acima e muito mais fazendo o seguinte:
- Exames de sangue
- Canulação intravenosa
- Monitoramento de ECG
- Análise da bexiga
- Testes de gravidez na urina para mulheres
- Coleta de cultura/amostras
- Cateterização
As possíveis intervenções necessárias, dependendo dos problemas encontrados, são:
- RCP se os pacientes estiverem inconscientes ou perderem a consciência
- Ressuscitação fluida
- Alívio da dor
- Nitratos
- Aspirina
- Clopidogrel
- Oxigênio suplementar
- Via da sepse 6
- Diuréticos
- Substituindo o volume intravascular
- Controlar a frequência cardíaca e o ritmo
Além disso, é crucial garantir suporte de oxigênio adequado, que pode incluir ventilação mecânica, especialmente em pacientes com politrauma.
Depois de implementar as intervenções, eles devem reavaliar a resposta do paciente em termos de circulação antes de passar para a Deficiência.
Etapa 4: avaliar a disfunção neurológica
Para esta parte da avaliação, a equipe médica precisa verificar o paciente quanto ao seguinte:
- Seu nível de consciência
- O tamanho e a simetria de suas pupilas
- As respostas de seus alunos à luz
- Revise o gráfico de medicamentos do paciente para identificar medicamentos que podem levar a problemas neurológicos
- Glicemia capilar (o intervalo normal é de 4,0 a 5,8 mmol/l)
É crucial identificar a presença de lesões neurológicas e determinar a condição do paciente para avaliar qualquer disfunção neurológica.
Eles também devem verificar:
- Hipoglicemia
- Cetoacidose diabética
- Patologia intracraniana (via cabeça de tomografia computadorizada)
A alteração no nível de consciência pode ser um indicativo de lesão cerebral direta.
As intervenções que podem ser usadas para essa parte da avaliação são:
- RCP para pacientes que perdem a consciência
- Naloxona
- Administração de glicose
- Fluidos intravenosos
- Insulina
Depois de implementar as intervenções, eles devem reavaliar o paciente antes de passar para a Exposição.
Etapa 5: verifique a exposição
A equipe médica terá que despir o paciente, priorizando a dignidade e o calor corporal do paciente.
Eles devem verificar o paciente quanto ao seguinte:
- Erupções cutâneas
- Contusões
- Infecções
- Eritema
- Descarga
- Inchaço
- Ternura
- Sangramento/hemorragias
- Temperatura corporal (normal é 36C a 37,9C)
- Avaliação da medula espinhal para determinar o nível de lesão em pacientes com traumatismos
As intervenções que podem ser usadas para essa parte da avaliação são:
- RCP (se o paciente perder a consciência)
- Produtos derivados do sangue
- 2 acessos intravenosos de grande porte
- Antibióticos
Uma vez implementadas as intervenções, elas devem reavaliar o paciente.
Etapa 6: Revise, documente e prossiga para as próximas etapas
Depois que todos os procedimentos estiverem concluídos e o paciente estiver estabilizado, aqui estão as próximas etapas:
- Faça um histórico clínico completo, seja das partes relevantes
- Revise as anotações do paciente, os gráficos, os resultados da investigação recente, os medicamentos atuais e os medicamentos prescritos
- Documente a avaliação do ABCDE no modelo de avaliação do ABCDE
- Discuta a condição atual do paciente com um membro sênior da equipe e prepare-se para a entrega, se necessário