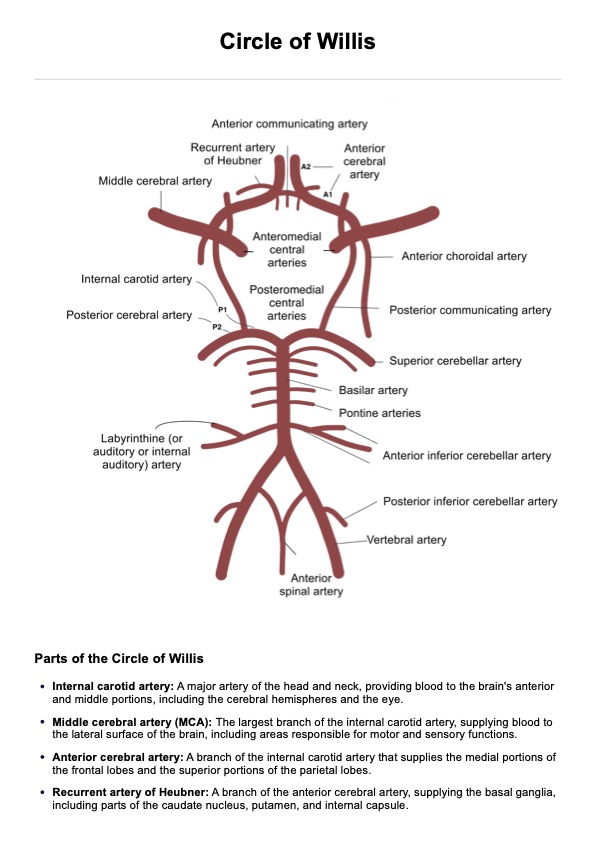
Que sont les notes de progression SOAP ?
Les notes SOAP constituent un type spécifique de structure de format pour les notes de progression. Cette forme de documentation clinique vise à suivre l'amélioration des patients, à faciliter une meilleure communication entre les membres de l'équipe soignante d'un patient et à fournir des preuves aux compagnies d'assurance. Une note SOAP complète classe les informations en quatre sections pertinentes :
Subjectif
Cette section détaille le signalement par le patient de sa plainte principale. Des citations directes du patient sont souvent incluses, ainsi que ses symptômes et l'impact du problème sur sa vie quotidienne.
Objectif
La section objective comprend l'observation par le praticien du comportement et de l'affect du patient. Il doit également inclure des détails concernant tous les tests, examens, scans ou dépistages de laboratoire effectués au cours de la session.
Évaluation
L'évaluation est essentiellement une synthèse des sections subjective et objective, dans laquelle le praticien évalue l'état du patient. C'est là que le praticien analyse ou interprète la plainte du patient, la façon dont il a réagi au traitement et s'il progresse vers ses objectifs. En savoir plus sur comment effectuer la partie évaluation d'une note SOAP.
Planifier
Enfin, le praticien écrit les détails du traitement futur du patient dans la section du plan. Il peut s'agir des sessions à venir, des recommandations, des modifications du plan de traitement et de tout objectif à court ou à long terme.
Le format des notes SOAP est clair et concis, garantissant que les prestataires de soins de santé incluent toutes les informations critiques dans leurs notes cliniques. Sa structure le rend applicable à tous les types de soins de santé. Vous pouvez donc utiliser des modèles de notes SOAP comme point de départ, quel que soit votre domaine.