¿Qué es una osteomielitis?
La osteomielitis es una infección ósea grave que puede producirse cuando bacterias u hongos invaden el tejido óseo, provocando una inflamación y la destrucción del hueso sano. Esta afección puede manifestarse de diferentes formas, como la osteomielitis aguda, que se desarrolla rápidamente y presenta síntomas graves, y la osteomielitis crónica, que persiste durante un periodo más largo y puede ser más difícil de tratar. La osteomielitis puede afectar a cualquier hueso del cuerpo, pero suele observarse en los huesos largos de las piernas y los brazos, y en la osteomielitis vertebral, que afecta a la columna vertebral.
Las infecciones óseas suelen comenzar como una infección de los tejidos blandos que se extiende al hueso. Las personas con ciertas afecciones, como infecciones en los pies o anemia falciforme, tienen un mayor riesgo de desarrollar osteomielitis. El diagnóstico de la osteomielitis suele implicar una combinación de pruebas médicas de imagen, como la resonancia magnética, y pruebas de laboratorio, incluida una biopsia ósea para identificar el organismo causante, a menudo Staphylococcus aureus.
Tipos de osteomielitis
La osteomielitis puede clasificarse en varios tipos en función de la duración de la infección, la forma en que se adquirió y su localización. Comprender estas clasificaciones ayuda a diagnosticar y formular el plan de tratamiento adecuado.
- Osteomielitis aguda: Este tipo se desarrolla rápidamente, por lo general en las dos semanas siguientes a una infección, traumatismo o intervención quirúrgica. Se caracteriza por dolor intenso, fiebre e hinchazón. El diagnóstico y el tratamiento precoces son cruciales para evitar complicaciones.
- Osteomielitis crónica: La osteomielitis crónica, que se produce cuando la infección persiste durante meses o incluso años, suele ser el resultado de una infección aguda tratada inadecuadamente. Los síntomas pueden incluir dolor persistente, supuración de una herida abierta.
- Osteomielitis hematógena: Causada por patógenos que se propagan por el torrente sanguíneo, este tipo es más frecuente en niños y suele afectar a los huesos largos.
- Osteomielitis contigua: Este tipo se produce cuando una infección se propaga al hueso desde una infección tisular adyacente o una herida abierta. Es frecuente en adultos con infecciones diabéticas o tras un traumatismo o una intervención quirúrgica.
- Osteomielitis vertebral: Es una forma específica de osteomielitis que afecta a la columna vertebral y puede provocar fuertes dolores de espalda y posibles complicaciones neurológicas si no se trata a tiempo.
- Osteomielitis en pacientes inmunodeprimidos: Los individuos con sistemas inmunitarios debilitados, como los que padecen anemia falciforme, diabetes o se someten a quimioterapia, corren un mayor riesgo de desarrollar osteomielitis y pueden requerir cuidados especializados.
Comprender los distintos tipos de osteomielitis es esencial para que los profesionales de la salud puedan ofrecer diagnósticos precisos y tratamientos eficaces.
Síntomas de la osteomielitis
Reconocer los síntomas de la osteomielitis es crucial para un diagnóstico precoz y un tratamiento eficaz. Los síntomas pueden variar en función del tipo de osteomielitis y del hueso concreto afectado. He aquí los síntomas comunes asociados a esta afección:
- El dolor persistente e intenso en la zona ósea afectada es un síntoma característico de la osteomielitis.
- Las zonas infectadas suelen inflamarse, enrojecerse y estar calientes al tacto.
- Fiebre alta y escalofríos a medida que el organismo responde a la infección.
- La infección puede ir acompañada de una sensación general de cansancio y malestar.
- Drenaje de pus a través de la piel de una herida abierta cerca del hueso infectado.
- Movilidad reducida o reticencia a utilizar la extremidad o articulación afectada, sobre todo en los niños.
- Las zonas infectadas pueden ser sensibles al tacto y a la palpación.
- Dolor de espalda intenso y persistente.
- Puede producirse una pérdida de peso involuntaria, sobre todo en los casos crónicos.
- La sudoración profusa durante la noche puede ser un síntoma de infección en curso.
Estos síntomas justifican una atención médica inmediata para prevenir complicaciones y promover un tratamiento eficaz.
Causas y factores de riesgo de la osteomielitis
La osteomielitis está causada principalmente por infecciones bacterianas, siendo el Staphylococcus aureus el patógeno más común. La infección puede propagarse al hueso a través del torrente sanguíneo, los tejidos cercanos o una herida abierta o una intervención quirúrgica.
Los factores de riesgo incluyen tener un sistema inmunológico comprometido, diabetes, una herida o cirugía reciente y el uso de drogas intravenosas. Afecciones como la anemia falciforme y la arteriopatía periférica también aumentan la susceptibilidad. La mala circulación y las afecciones crónicas que afectan al flujo sanguíneo a los huesos, como las úlceras del pie diabético, elevan aún más el riesgo de desarrollar osteomielitis.
Diagnóstico de la osteomielitis
El diagnóstico de la osteomielitis implica una combinación de evaluación clínica, estudios de imagen y pruebas de laboratorio. He aquí los pasos clave del proceso de diagnóstico:
- Historial médico y examen físico: El médico revisará el historial médico del paciente y realizará un examen físico completo, centrándose en la zona afectada para comprobar si hay signos de infección como dolor, hinchazón y calor.
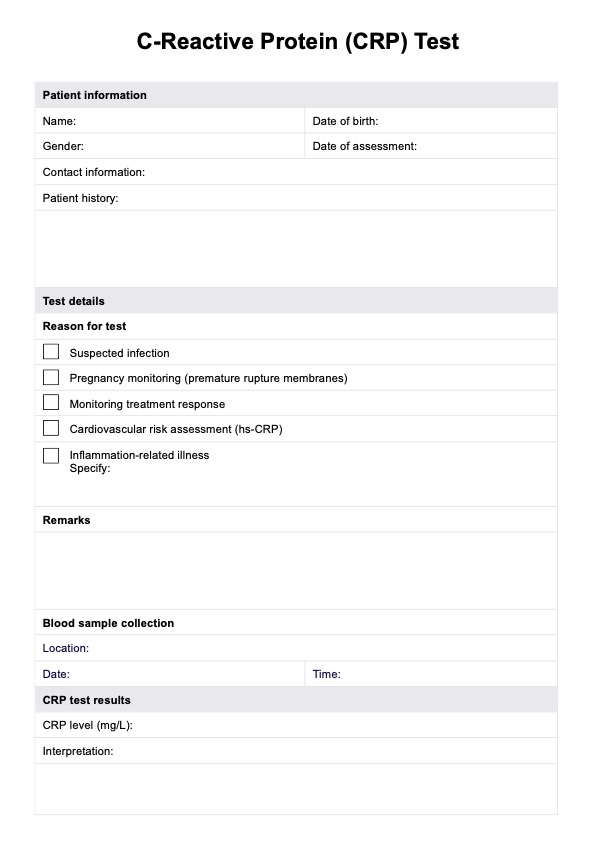
- Análisis de sangre: Los niveles elevados de glóbulos blancos y los marcadores de inflamación, como la proteína C reactiva (PCR) y la velocidad de sedimentación globular (VSG), pueden indicar una infección.
- Estudios de imagen: Los rayos X se utilizan inicialmente para detectar cambios en la estructura ósea; la resonancia magnética (RM) proporciona imágenes detalladas del hueso y los tejidos blandos para identificar la extensión de la infección; la tomografía computarizada (TC) se utiliza cuando la RM no es adecuada, para proporcionar imágenes transversales del hueso afectado.
- Biopsia ósea: Se trata de un paso crucial en el que se toma una muestra de tejido óseo y se analiza para identificar el organismo específico causante de la infección, lo que orienta la terapia antibiótica adecuada.
- Gammagrafía ósea: Se trata de una técnica de imagen nuclear que ayuda a detectar zonas de alta actividad ósea, lo que indica infección o inflamación.
- Pruebas de cultivo: Si se produce un drenaje de la herida, el líquido puede cultivarse para identificar las bacterias u hongos responsables de la infección.
Estos pasos diagnósticos son esenciales para confirmar la osteomielitis y formular un plan de tratamiento eficaz. También puede utilizar la Evaluación clínica Plantilla para realizar evaluaciones exhaustivas de las afecciones de sus clientes.