心房細動に対する看護介入には、患者の状態に応じてβ遮断薬、カルシウムチャネル遮断薬、抗凝固剤などの処方薬を投与すること、血圧、心拍数、酸素飽和度などのバイタルサインを定期的に監視して治療反応を評価し、合併症を検出すること、胸痛、息切れ、めまい、疲労などの症状を徹底的に評価して状態を評価することなど、いくつかの重要なアクションが含まれます。厳しさを保ち、適切なケアを心がけてください。
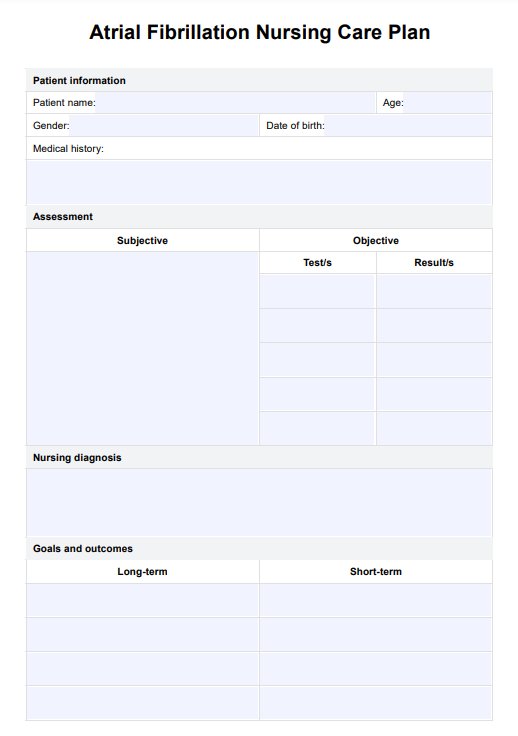
心房細動介護計画 Template
Commonly asked questions
心房細動管理のSMARTの目標は、正常な心拍数を維持し、将来の発作を防ぎ、脳卒中やその他の合併症のリスクを軽減し、全体的な生活の質を高めることです。これは、健康的な食事、定期的な身体活動、ストレス管理、禁煙などのライフスタイルの変化によって達成できます。
看護師が監視すべき重要な領域には、患者の心拍数やリズム、血圧、酸素飽和度などのほか、胸の痛みや息切れなどの合併症の潜在的な兆候などがあります。
EHR and practice management software
Get started for free
*No credit card required
Free
$0/usd
Unlimited clients
Telehealth
1GB of storage
Client portal text
Automated billing and online payments