Comment fonctionne l'évaluation ABCDE
L'évaluation ABCDE est une procédure simple qui doit être effectuée afin de s'assurer que le patient est bien pris en charge en cas d'urgence. Pour vous aider, voici un aperçu de ce qu'il faut faire à chaque étape de l'évaluation :
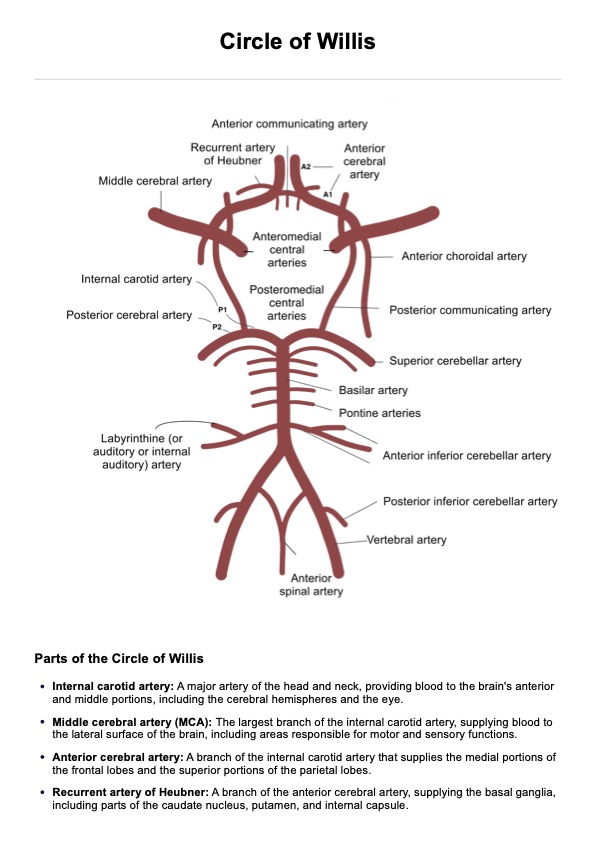
Étape 1 : Évaluer les voies respiratoires
L'équipe médicale doit vérifier si le patient peut parler ou non, surtout s'il semble inconscient. Si elle le peut, l'équipe passera à la respiration. Dans le cas contraire, ils doivent vérifier l'absence de signes d'obstruction des voies respiratoires, tels que :
- Respirations à bascule
- Cyanose centrale
- Utilisation de muscles accessoires
- Bruit respiratoire diminué
L'équipe doit également ouvrir la bouche du patient pour vérifier la présence de corps étrangers, de sang, de vomi, etc., susceptibles d'obstruer les voies respiratoires et de provoquer des lésions cérébrales, un arrêt cardiaque, etc.
Si le patient présente une obstruction des voies respiratoires, le conducteur doit demander le soutien de son équipe afin que les interventions appropriées puissent être apportées. Les exemples d'intervention sont la RCP, la manœuvre d'inclinaison de la tête et de levage du menton, la poussée de la mâchoire, les voies respiratoires oropharyngées et les voies respiratoires nasopharyngées.
Après avoir mis en place les interventions nécessaires, l'équipe médicale doit réévaluer les voies respiratoires du patient avant de respirer.
Étape 2 : Vérifiez la respiration
Pour cette partie de l'évaluation, l'équipe médicale doit évaluer les éléments suivants :
- La fréquence respiratoire du patient (la fréquence normale doit être de 12 à 20 respirations par minute)
- Saturation en oxygène (le taux normal devrait être de 94 à 98 %) pour les patients sains et de 88 à 92 % pour les patients atteints de bronchopneumopathie chronique obstructive (BPCO).
Ils doivent également procéder à une inspection pour vérifier la présence de bradypnée, de tachypnée, d'hypoxémie, de cyanose, de stridor, de toux, d'essoufflement, de respiration de Kussmaul et de Cheyne-Stokes.
Ceux-ci peuvent être évalués en procédant comme suit :
- Évaluation en douceur de la position de la trachée
- Évaluation de l'expansion de la poitrine du patient lorsqu'il respire
- Percuter la poitrine du patient
- Auscultation de la poitrine du patient
- Prise de gaz du sang artériel si la saturation en oxygène n'est pas normale
- Radiographies pour vérifier les pathologies
Si des interventions sont nécessaires, l'équipe médicale peut envisager une réanimation cardio-respiratoire si le patient perd connaissance, en fournissant de l'oxygène supplémentaire, des stéroïdes et en utilisant un nébuliseur pour les personnes asthmatiques, des antibiotiques
Comme dans le premier cas, le patient doit être réévalué après la mise en œuvre des interventions avant de passer à Circulation.
Étape 3 : Vérifiez la circulation
Pour cette partie de l'évaluation, l'équipe médicale vérifiera les points suivants :
- La fréquence cardiaque du patient (la normale est de 60 à 99 battements par minute)
- La pression artérielle du patient (la normale est de 90/60 mmHg et 140/99 mmHg)
- Calculez l'équilibre hydrique actuel du patient
Ils doivent également effectuer une inspection pour vérifier s'ils présentent une tachycardie, une bradycardie, une hypertension, une hypotension, une pâleur, un œdème, une insuffisance cardiaque, un syndrome coronarien aigu ou une pression veineuse jugulaire.
Ils peuvent inspecter les problèmes mentionnés ci-dessus et bien d'autres encore en procédant comme suit :
- Analyses sanguines
- Canulation intraveineuse
- Surveillance de l'ECG
- Scan de la vessie
- Tests de grossesse urinaires pour les femmes
- Collecte de cultures et d'écouvillons
- Cathétérisme
Les interventions possibles requises en fonction des problèmes constatés sont les suivantes :
- RCP si les patients sont inconscients ou perdent connaissance
- Réanimation liquidienne
- Soulagement des douleurs
- Nitrates
- Aspirine
- Clopidogrel
- Oxygène supplémentaire
- Voie de la septicémie 6
- Diurétiques
- Remplacement du volume intravasculaire
- Contrôle de la fréquence et du rythme cardiaques
Après la mise en œuvre des interventions, ils doivent réévaluer la réponse du patient en termes de circulation avant de passer au handicap.
Étape 4 : Évaluer le handicap
Pour cette partie de l'évaluation, l'équipe médicale doit vérifier si le patient présente les caractéristiques suivantes :
- Leur niveau de conscience
- La taille et la symétrie de leurs pupilles
- Les réponses de leurs élèves à la lumière
- Consultez le tableau des médicaments du patient pour identifier les médicaments susceptibles d'entraîner des problèmes neurologiques
- Glycémie capillaire (plage normale comprise entre 4,0 et 5,8 mmol/l)
Ils devraient également vérifier :
- Hypoglycémie
- Acidocétose diabétique
- Pathologie intracrânienne (via une tête de tomodensitométrie)
- Toxicité des opioïdes
Les interventions qui peuvent être utilisées pour cette partie de l'évaluation sont les suivantes :
- RCP pour les patients qui perdent connaissance
- Naloxone
- Administration de glucose
- Fluides intraveineux
- Insuline
Après la mise en œuvre des interventions, ils doivent réévaluer le patient avant de passer à l'exposition.
Étape 5 : Vérifiez l'exposition
L'équipe médicale devra déshabiller le patient en privilégiant la dignité du patient et sa chaleur corporelle.
Ils doivent vérifier si le patient présente les caractéristiques suivantes :
- Éruptions cutanées
- Ecchymoses
- Infections
- Érythème
- Décharge
- Gonflement
- Tendresse
- Saignements/hémorragies
- Température corporelle (la normale est de 36 °C à 37,9 °C)
Les interventions qui peuvent être utilisées pour cette partie de l'évaluation sont les suivantes :
- RCP (si le patient perd connaissance)
- Produits sanguins
- 2 accès intraveineux de gros calibre
- Antibiotiques
Une fois les interventions mises en œuvre, elles doivent réévaluer le patient.
Étape 6 : Passez en revue, documentez et passez aux étapes suivantes
Une fois toutes les procédures terminées et le patient stabilisé, voici les étapes suivantes :
- Prenez un historique clinique complet, qu'il provienne des parties concernées
- Passez en revue les notes du patient, les dossiers, les résultats d'enquêtes récentes, les médicaments actuels et les médicaments prescrits
- Documentez l'évaluation ABCDE sur le modèle d'évaluation ABCDE
- Discutez de l'état actuel du patient avec un membre senior de l'équipe et préparez-vous au transfert, si nécessaire