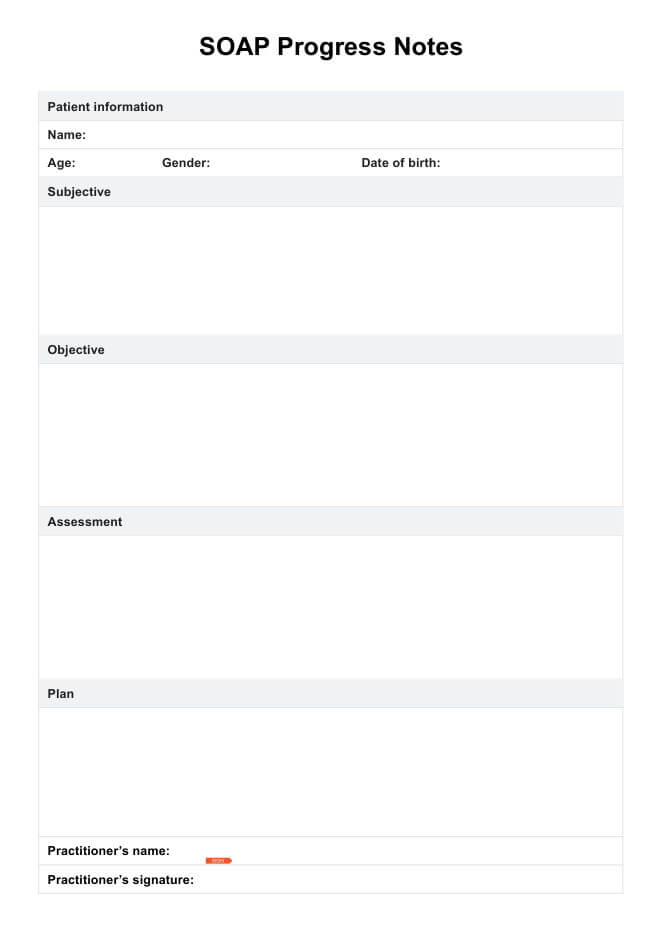
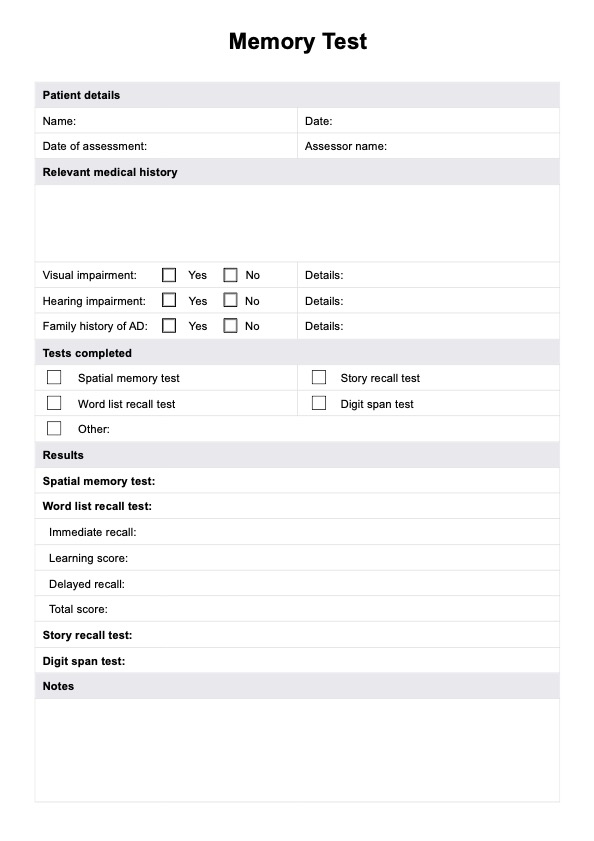
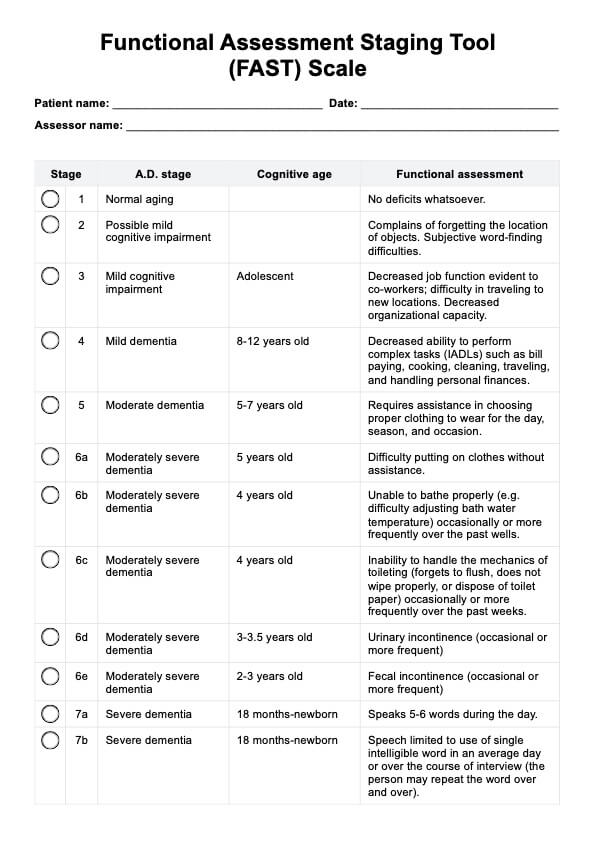
Eine Kombination aus dialektischer Verhaltenstherapie (DBT) und kognitiver Verhaltenstherapie (CBT) sowie Elterntraining und in einigen Fällen Medikamenten wird als ausreichend für die Behandlung von DMDD angesehen.

DMDD-Behandlungsplan
Erfahren Sie, wie Sie einen umfassenden DMDD-Behandlungsplan mit SMART-Zielen, DBT, CBT und der Einbeziehung der Eltern für ein effektives Management erstellen.
DMDD-Behandlungsplan Template
Commonly asked questions
Zwar gibt es kein spezifisches Medikament, das ausschließlich für DMDD zugelassen ist, aber atypische Antipsychotika und Stimulanzien können je nach den Symptomen und Begleiterkrankungen des Kindes verschrieben werden.
ADHS ist gekennzeichnet durch Aufmerksamkeitsschwierigkeiten und Hyperaktivität, ODD durch trotziges und oppositionelles Verhalten gegenüber Autoritätspersonen und DMDD durch schwere Stimmungsstörungen und schwere Wutausbrüche.
EHR and practice management software
Get started for free
*No credit card required
Free
$0/usd
Unlimited clients
Telehealth
1GB of storage
Client portal text
Automated billing and online payments