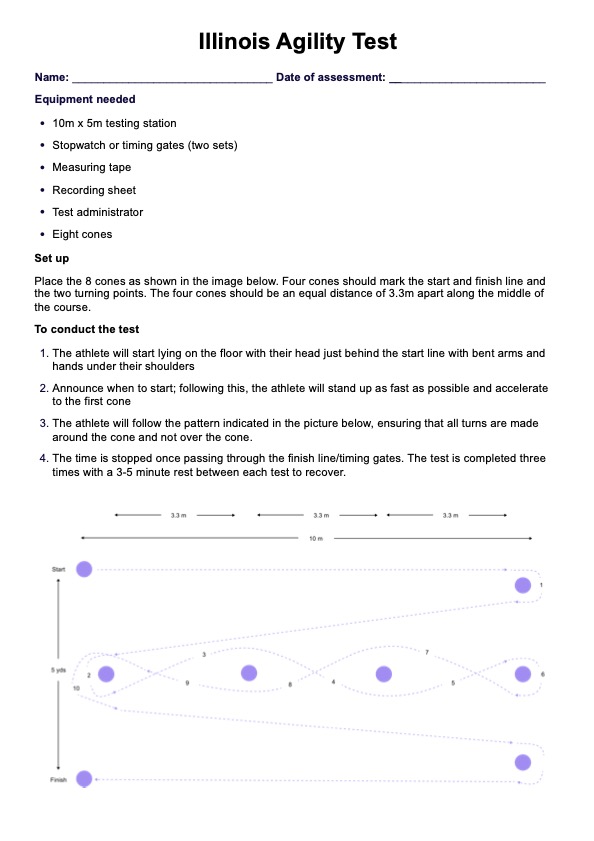
O que são notas de progresso do SOAP?
As notas SOAP são um tipo específico de estrutura de formato para notas de progresso. Essa forma de documentação clínica visa acompanhar a melhora dos pacientes, facilitar uma melhor comunicação entre os membros da equipe de atendimento ao paciente e fornecer evidências para as seguradoras. Uma nota abrangente sobre o SOAP categoriza as informações em quatro seções relevantes:
Subjetivo
Esta seção detalha o relato do paciente sobre sua queixa principal. Cotações diretas do paciente são frequentemente incluídas, bem como seus sintomas e como o problema afeta sua vida cotidiana.
Objetivo
A seção objetiva inclui a observação do profissional sobre o comportamento e o afeto do paciente. Também deve incluir detalhes sobre quaisquer testes, exames, exames ou exames laboratoriais concluídos durante a sessão.
Avaliação
A avaliação é essencialmente uma síntese das seções subjetivas e objetivas, nas quais o médico avalia a condição do paciente. É onde o médico analisa ou interpreta a queixa do paciente, como ele respondeu ao tratamento e se está progredindo em direção a seus objetivos. Saiba mais sobre como conduzir a parte de avaliação de uma nota SOAP.
Planejar
Finalmente, o médico escreve os detalhes do tratamento futuro do paciente na seção do plano. Isso pode incluir sessões futuras, encaminhamentos, mudanças no plano de tratamento e quaisquer metas de curto ou longo prazo.
O formato da nota SOAP é claro e conciso, garantindo que os profissionais de saúde incluam todas as informações críticas em suas notas clínicas. Sua estrutura o torna aplicável a todos os tipos de assistência médica, para que você possa usar modelos de notas SOAP como ponto de partida, independentemente da sua área.