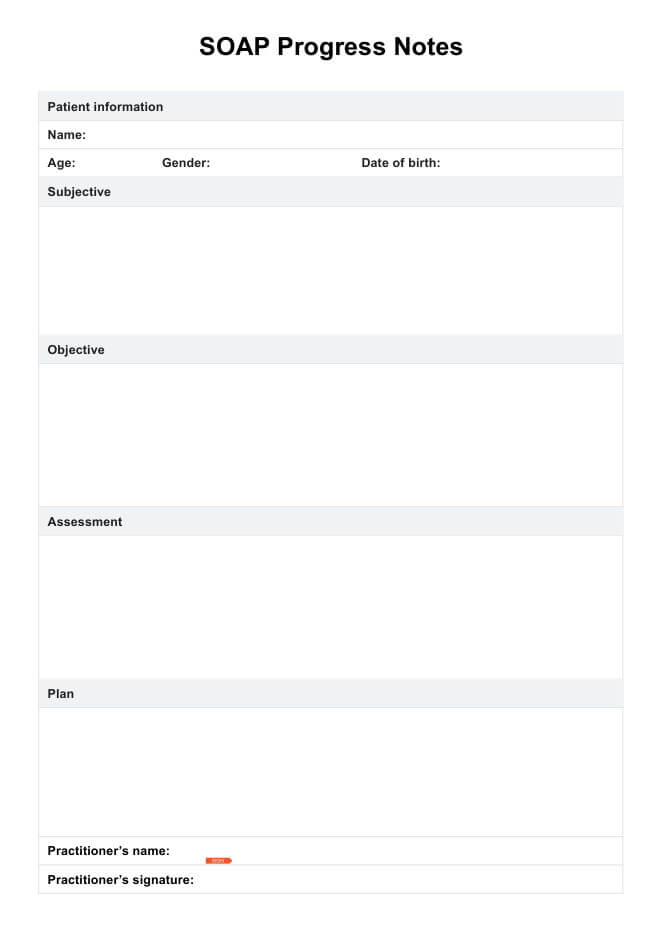
Cosa sono le note di avanzamento SOAP?
Le note SOAP sono un tipo specifico di struttura di formato per le note di avanzamento. Questa forma di documentazione clinica ha lo scopo di tracciare il miglioramento dei pazienti, facilitare una migliore comunicazione tra i membri del team di assistenza dei pazienti e fornire prove per gli assicuratori. Una nota SOAP completa classifica le informazioni in quattro sezioni pertinenti:
Soggettivo
Questa sezione descrive in dettaglio la segnalazione da parte del paziente del suo reclamo principale. Spesso sono incluse le citazioni dirette del paziente, i suoi sintomi e l'impatto del problema sulla sua vita quotidiana.
Obiettivo
La sezione degli obiettivi include l'osservazione da parte del medico del comportamento e degli affetti del paziente. Dovrebbe includere anche dettagli riguardanti eventuali test, esami, scansioni o screening di laboratorio completati durante la sessione.
Valutazione
La valutazione è essenzialmente una sintesi delle sezioni soggettive e oggettive, in cui il medico valuta le condizioni del paziente. È il luogo in cui il medico analizza o interpreta il reclamo del paziente, come ha risposto al trattamento e se sta progredendo verso i suoi obiettivi. Scopri di più su come condurre la parte di valutazione di una nota SOAP.
Piano
Infine, il medico scrive i dettagli del trattamento futuro del paziente nella sezione del piano. Questi potrebbero includere le sessioni imminenti, i rinvii, le modifiche al piano di trattamento e qualsiasi obiettivo a breve o lungo termine.
Il formato delle note SOAP è chiaro e conciso, garantendo che gli operatori sanitari includano tutte le informazioni critiche nelle loro note cliniche. La sua struttura lo rende applicabile a tutti i tipi di assistenza sanitaria, quindi puoi utilizzare i modelli di note SOAP come punto di partenza indipendentemente dal tuo campo.