¿Qué es una Escala de Calificación Global del Cambio?
Una Escala de Calificación Global del Cambio (GRoC) es una medida de resultados utilizada en la investigación y la práctica clínica para evaluar las percepciones de cambio de los pacientes en diversos ámbitos relacionados con la salud, especialmente en enfermedades crónicas como el dolor lumbar o los trastornos del hombro.
Se trata de una medida de resultados de autoinforme en la que los pacientes valoran su estado de salud actual o sus medidas funcionales en comparación con un estado previo o línea de base. Las escalas GRoC están diseñadas para captar cambios clínicamente significativos a lo largo del tiempo, proporcionando información valiosa sobre la eficacia del tratamiento y la satisfacción del paciente.
En los ensayos clínicos, las escalas GRoC se emplean a menudo para evaluar el éxito de las intervenciones valorando el grado de cambio experimentado por los pacientes. Se trata de comparar el estado de salud actual o funcional de los pacientes con su estado basal o anterior.
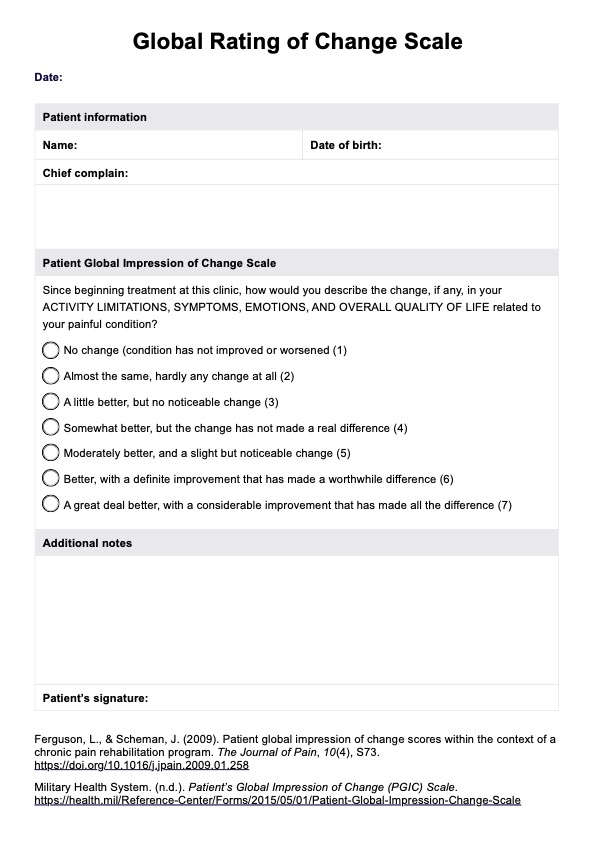
La escala suele oscilar entre -7 (mucho peor) y +7 (mucho mejor), con varias gradaciones intermedias para captar los distintos niveles de cambio. A continuación, los investigadores y los médicos utilizan estas valoraciones para calcular las puntuaciones de cambio y determinar la diferencia mínima clínicamente significativa (MCID), es decir, la puntuación de cambio menor que los pacientes perciben como de importancia clínica significativa.
¿Cómo se responde a esta escala?
La escala de Calificación Global del Cambio (GRC), incluidas variaciones como la Calificación Global del Cambio del Paciente, suele responderla el paciente reflexionando sobre su estado de salud en comparación con un momento anterior, a menudo antes del inicio del tratamiento o de una intervención. Esta escala capta el cambio percibido por el paciente en los síntomas, la función o el bienestar general.
La escala suele tener un rango numérico, en el que el punto medio representa "ningún cambio". Los valores negativos a un lado indican distintos grados de empeoramiento, y los valores positivos al otro lado representan distintos niveles de mejora. Por ejemplo, una escala de 15 puntos podría oscilar entre -7, 0 y +7, donde:
- -7 representa "mucho peor"
- 0 representa "ningún cambio"
- +7 representa "muchísimo mejor"
Los pacientes seleccionan el punto de la escala que mejor describe el cambio percibido en su estado. La selección es subjetiva y se basa en el recuerdo y la evaluación que hace el paciente de su estado en comparación con el periodo de referencia.
En la práctica clínica o la investigación, esta escala ayuda a calibrar la eficacia de los tratamientos desde la perspectiva del paciente, proporcionando una medida de resultados directa y personalmente relevante. Es especialmente útil en estudios o tratamientos en los que la percepción subjetiva del cambio es tan vital como los resultados medidos objetivamente.
¿Cuáles son los siguientes pasos tras responder a la escala?
Después de que un paciente complete la escala de Calificación Global del Cambio (GRC) siguen varios pasos. Estos pasos son esenciales para interpretar los resultados e integrarlos en los procesos de toma de decisiones:
- Recogida de datos: Recoger y registrar la respuesta del paciente. Puede anotarse en el historial del paciente para su interpretación y posterior análisis.
- Interpretación: Interpretar la respuesta del paciente en el contexto de su tratamiento o afección. Una puntuación positiva indica mejoría, mientras que una puntuación negativa sugiere deterioro. La magnitud de la cifra proporciona información sobre el grado de cambio que percibe el paciente.
- Toma de decisiones clínicas: Utilice el resultado de la escala para orientar las decisiones clínicas. Los clínicos podrían continuar con el plan de tratamiento actual para los pacientes que informen de una mejora significativa. Por el contrario, si un paciente no informa de ningún cambio o informa de un deterioro, esto podría incitar a una reevaluación de la estrategia de tratamiento, incluyendo ajustes en la terapia o pruebas diagnósticas adicionales.
- Discusión con el paciente: Discuta los resultados con el paciente, incluyendo su percepción del cambio y cualquier preocupación que pueda tener. Esta conversación puede proporcionar un contexto valioso para la puntuación y ayudar a establecer o ajustar los objetivos del tratamiento.
- Fijación de objetivos: Utilice la información de la escala para establecer nuevos objetivos de tratamiento con el paciente. Si el paciente ha mejorado, los objetivos podrían centrarse en el mantenimiento o en abordar otras preocupaciones. Si no ha habido cambios o ha empeorado, los objetivos pueden reevaluarse para centrarse en problemas o síntomas más acuciantes.
- Supervisión y seguimiento: Planifique la supervisión y el seguimiento continuos. Determine la frecuencia de las evaluaciones futuras con la escala para seguir el progreso del paciente. La supervisión continua puede ayudar a ajustar el plan de tratamiento en función del estado cambiante del paciente.
- Documentación: Documente el resultado de la escala, cualquier decisión basada en los resultados y el plan para seguir adelante. En la práctica clínica, esto garantiza la continuidad de la atención.