¿Cómo diagnosticar la manía?
Comprender y diagnosticar la manía es esencial en salud mental, especialmente para afecciones como el trastorno bipolar. Los profesionales de la salud mental utilizan criterios estandarizados para diagnosticar los episodios maníacos. El DSM-5 esboza los requisitos y describe las características y la duración del estado de ánimo elevado y los niveles de actividad necesarios para el diagnóstico.
Analicemos los criterios diagnósticos del DSM-5 para la manía y exploremos el proceso utilizado por los profesionales de la salud mental para diagnosticar los episodios maníacos.
Criterios diagnósticos del DSM-5 para la manía
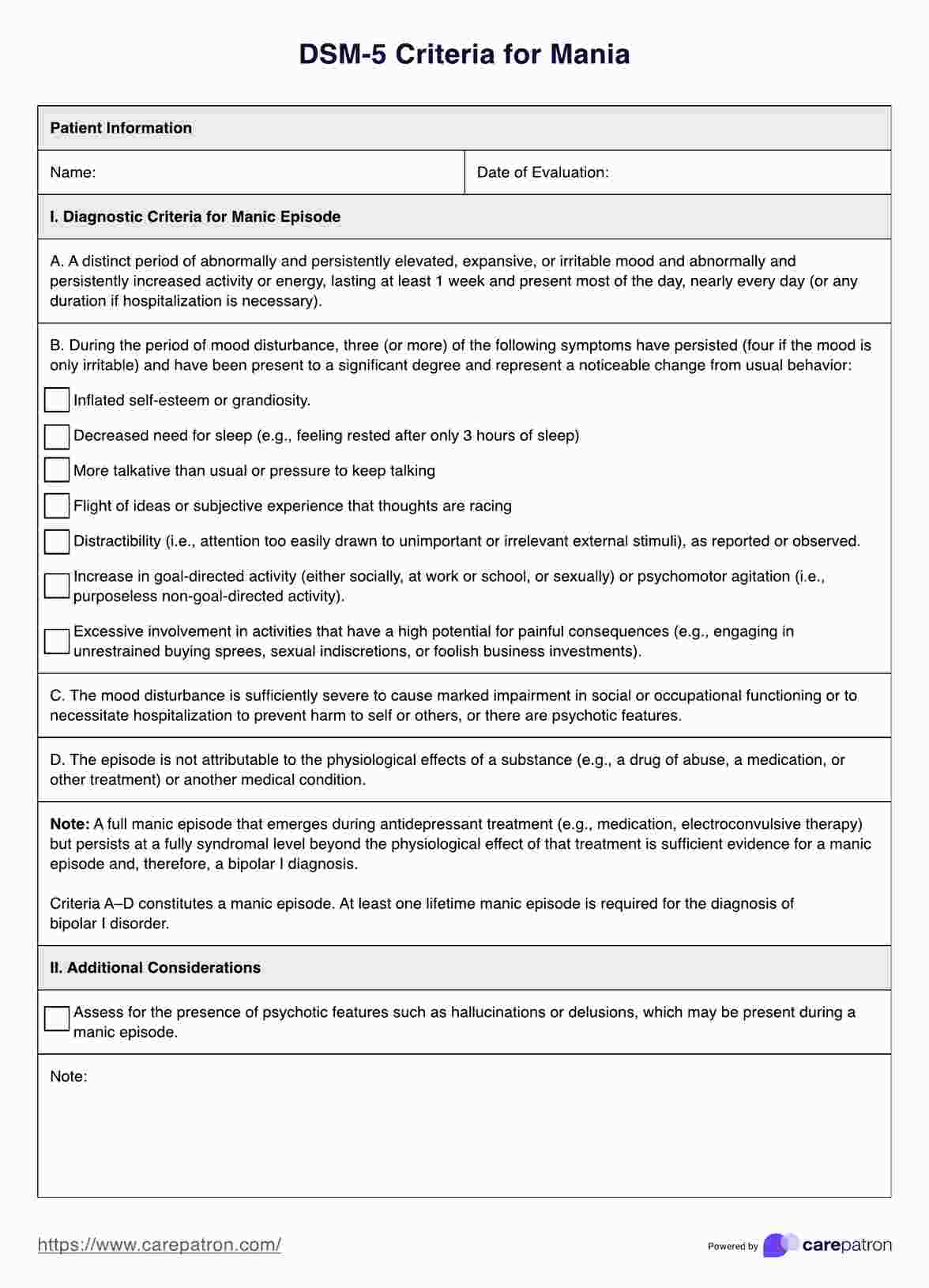
El Manual diagnóstico y estadístico de los trastornos mentales, quinta edición (DSM-5), describe los criterios para diagnosticar la manía como parte del trastorno bipolar. Estos son los criterios del DSM-5 para un episodio maníaco:
A. Un período definido de estado de ánimo anormal y persistentemente elevado, expansivo o irritable y de actividad o energía anormal y persistentemente aumentada dirigida a un objetivo, que dura al menos una semana y está presente la mayor parte del día, casi todos los días (o cualquier duración si es necesaria la hospitalización).
B. Durante el periodo de alteración del estado de ánimo y aumento de la energía o la actividad, han persistido tres (o más) de los siguientes síntomas (cuatro si el estado de ánimo es sólo irritable) y han estado presentes en un grado significativo y representan un cambio notable respecto al comportamiento habitual:
- Autoestima inflada o grandiosidad.
- Menor necesidad de dormir (por ejemplo, sentirse descansado después de haber dormido sólo tres horas).
- Más hablador de lo habitual o presión para seguir hablando.
- Fuga de ideas o experiencia subjetiva de que los pensamientos van a toda velocidad.
- Distractibilidad (es decir, atraer la atención con demasiada facilidad hacia estímulos externos sin importancia o irrelevantes), según se informe o se observe.
- Aumento de la actividad dirigida a un objetivo (ya sea social, laboral o escolar, o sexual) o agitación psicomotriz (es decir, actividad no dirigida a un objetivo).
- Implicación excesiva en actividades con un alto potencial de consecuencias dolorosas (por ejemplo, participar en compras desenfrenadas, indiscreciones sexuales o inversiones empresariales insensatas).
C. La alteración del estado de ánimo es lo suficientemente grave como para causar un deterioro acusado del funcionamiento social u ocupacional o para requerir hospitalización para evitar daños a sí mismo o a otros, o existen rasgos psicóticos.
D. El episodio no es atribuible a los efectos fisiológicos de una sustancia (por ejemplo, una droga de abuso, un medicamento u otro tratamiento) o a otra afección médica.
Un episodio maníaco completo que surge durante un tratamiento antidepresivo (por ejemplo, medicación, terapia electroconvulsiva) pero persiste a un nivel plenamente sindrómico más allá del efecto fisiológico de dicho tratamiento es prueba suficiente de un episodio maníaco y, por lo tanto, de un diagnóstico de bipolar I. Los criterios A-D constituyen un episodio maníaco. Se requiere al menos un episodio maníaco de por vida para el diagnóstico del trastorno bipolar I.
¿Qué es el Manual diagnóstico y estadístico (DSM-5)?
El Manual diagnóstico y estadístico de los trastornos mentales, quinta edición (DSM-5) es un libro de referencia sobre salud mental publicado por la Asociación Americana de Psiquiatría (APA). Sirve como guía principal para los proveedores de salud mental en EE.UU., ofreciendo definiciones detalladas, signos y síntomas de las afecciones mentales.
El DSM-5 es un recurso que organiza diversas afecciones de salud mental en grupos para ayudar a un diagnóstico preciso. Incluye códigos de diagnóstico para establecer referencias cruzadas con la Clasificación Internacional de Enfermedades y Problemas Relacionados con la Salud de la Organización Mundial de la Salud. El DSM-5 es una referencia médica técnica destinada a expertos y profesionales, centrada en la salud mental y las afecciones relacionadas con el cerebro (Clínica Cleveland).
Diagnóstico diferencial: Afecciones psiquiátricas que imitan la manía en el DSM-5
Considere los imitadores médicos o la psicosis secundaria al diagnosticar afecciones psiquiátricas que imitan la manía. Estas afecciones pueden surgir del abuso de sustancias o de diagnósticos de salud física preexistentes, y el DSM-5 aborda este fenómeno a través de dos categorías diagnósticas: trastornos inducidos por sustancias y trastornos mentales no especificados debidos a otra afección médica.
Cuando se evalúa a un paciente con una presentación psiquiátrica aguda, es crucial un marco de evaluación cuidadoso y coherente para minimizar el riesgo de pasar por alto un problema médico subyacente que pueda ser causal. El Manual de diagnóstico diferencial del DSM-5-TR es una guía que proporciona un marco de seis pasos para diagnosticar a los pacientes, empezando por determinar si los síntomas que presentan se deben a una sustancia/medicación o a una afección médica y terminando por diferenciar los trastornos de adaptación de otros trastornos mentales.
Es esencial tener en cuenta los mimetismos médicos que pueden presentarse con síntomas como confusión, desorientación, agitación, labilidad del estado de ánimo, alucinaciones y delirios. Estos síntomas pueden ser multifactoriales y requieren una evaluación médica exhaustiva para garantizar un diagnóstico y un tratamiento precisos. El DSM-5 ofrece árboles de decisión y tablas de diagnóstico diferencial que proporcionan puntos de decisión detallados y comparaciones cara a cara de cada trastorno, destacando las similitudes y las diferencias.
Varias afecciones psiquiátricas pueden imitar los síntomas de la manía, el trastorno bipolar y otros trastornos relacionados, por lo que un diagnóstico diferencial es crucial. He aquí algunas afecciones psiquiátricas a tener en cuenta:
- Trastorno límite de la personalidad (TLP): Los individuos con TLP pueden experimentar cambios de humor, impulsividad y emociones intensas, que pueden parecerse a los síntomas maníacos. Sin embargo, en el TLP, estos síntomas suelen producirse en respuesta a factores estresantes interpersonales y carecen de los periodos distintivos de estado de ánimo elevado característicos de los episodios maníacos.
- Trastorno por déficit de atención con hiperactividad (TDAH): El TDAH puede presentarse con impulsividad, distracción e hiperactividad, que pueden solaparse con los síntomas de la manía. Sin embargo, los individuos con TDAH no suelen experimentar los periodos diferenciados de estado de ánimo elevado que se observan en el trastorno bipolar.
- Trastorno de ansiedad generalizada (TAG): Aunque los trastornos de ansiedad como el TAG pueden coocurrir con el trastorno bipolar, la preocupación excesiva, la inquietud y la irritabilidad en el TAG pueden confundirse con síntomas de manía. Sin embargo, en el TAG, las alteraciones del estado de ánimo no son tan intensas ni prolongadas como en los episodios maníacos.
- Trastorno narcisista de la personalidad (NPD): Los individuos con NPD pueden mostrar grandiosidad, autoestima inflada y necesidad de admiración, que pueden parecerse a los síntomas de la manía. Sin embargo, estos rasgos son persistentes y forman parte de su personalidad, en lugar de ser alteraciones episódicas del estado de ánimo.
Diferencias entre los criterios DSM-IV y DSM-5 para los episodios maníacos
Las principales diferencias entre los criterios del DSM-IV y del DSM-5 para un episodio maníaco son las siguientes:
- Denominación y clase: En el DSM-IV, el trastorno bipolar I con un único episodio maníaco se clasifica dentro de los trastornos bipolares. Sin embargo, en el DSM-5, el Trastorno Bipolar I con un Episodio Maníaco se clasifica dentro de los Trastornos Bipolares y Relacionados.
- Cambios en los criterios: El DSM-IV requiere un periodo distinto de estado de ánimo anormalmente elevado que dure al menos 1 semana, mientras que el DSM-5 añade el requisito de un aumento persistente de la conducta dirigida a un objetivo o de la energía, que dure al menos 1 semana y esté presente la mayor parte del día, casi todos los días. El DSM-5 especifica que los síntomas deben representar un cambio notable respecto al comportamiento habitual (Administración de Servicios de Salud Mental y Abuso de Sustancias).
- Síntoma: El DSM-5 incluye la distracción como criterio sintomático, además de los criterios ya existentes como la autoestima inflada, la disminución de la necesidad de dormir, la locuacidad, la fuga de ideas, el aumento de la actividad dirigida a objetivos y la implicación excesiva en actividades placenteras con consecuencias potencialmente negativas.
- Exclusión: El DSM-IV tenía un criterio de exclusión relacionado con los episodios de tipo maníaco causados por el tratamiento antidepresivo somático, que el DSM-5 revisó para centrarse en los episodios no atribuibles a los efectos fisiológicos directos de sustancias o afecciones médicas.
- Gravedad y deterioro: El DSM-IV hace hincapié en el deterioro marcado del funcionamiento ocupacional o de las actividades sociales, mientras que el DSM-5 especifica el deterioro marcado del funcionamiento social u ocupacional o la necesidad de hospitalización para evitar daños a uno mismo o a los demás o la presencia de rasgos psicóticos.
Estos cambios reflejan un enfoque más detallado y refinado en el DSM-5, con el objetivo de mejorar la precisión diagnóstica y proporcionar guías más precisas para identificar y diagnosticar los episodios maníacos en los individuos.