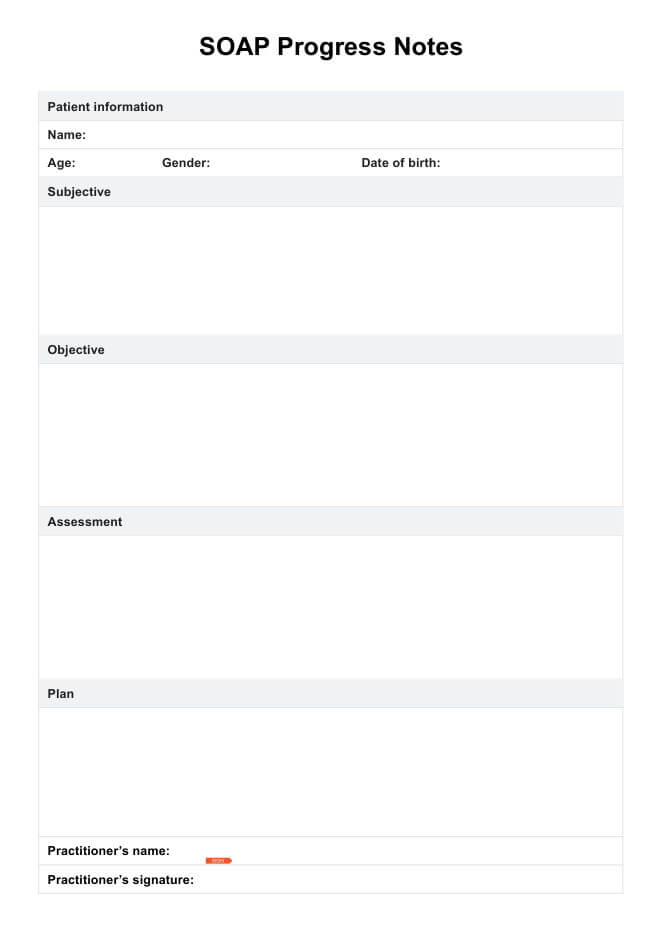
Was sind SOAP-Fortschrittsnotizen?
SOAP-Notizen sind eine bestimmte Art von Formatstruktur für Fortschrittsnotizen. Diese Form der klinischen Dokumentation zielt darauf ab, den Fortschritt der Patienten nachzuverfolgen, eine bessere Kommunikation zwischen den Mitgliedern des Behandlungsteams eines Patienten zu ermöglichen und Versicherungsdienstleistern Nachweise zu liefern. Eine umfassende SOAP-Notiz unterteilt Informationen in vier relevante Abschnitte:
Subjektiv
In diesem Abschnitt wird detailliert beschrieben, wie der Patient seine Hauptbeschwerde meldet. Oft sind direkte Zitate des Patienten enthalten, ebenso wie seine Symptome und wie sich das Problem auf seinen Alltag auswirkt.
Zielsetzung
Der objektive Abschnitt beinhaltet die Beobachtung des Verhaltens und des Affekts des Patienten durch den Arzt. Er sollte auch Einzelheiten zu allen Tests, Untersuchungen, Scans oder Laboruntersuchungen enthalten, die während der Sitzung durchgeführt wurden.
Bewertung
Die Bewertung ist im Wesentlichen eine Synthese der subjektiven und objektiven Abschnitte, in denen der Arzt den Zustand des Patienten bewertet. Hier analysiert oder interpretiert der Arzt die Beschwerde des Patienten, wie er auf die Behandlung reagiert hat und ob er seinen Zielen näher kommt. Erfahren Sie mehr über wie man den Bewertungsteil einer SOAP-Notiz durchführt.
Planen
Schließlich schreibt der Arzt die zukünftigen Behandlungsdetails des Patienten in den Planabschnitt. Dazu können bevorstehende Sitzungen, Überweisungen, Änderungen des Behandlungsplans und alle kurz- oder langfristigen Ziele gehören.
Das SOAP-Notizformat ist klar und präzise und stellt sicher, dass Gesundheitsdienstleister alle wichtigen Informationen in ihre klinischen Notizen aufnehmen. Aufgrund seiner Struktur ist es für alle Arten des Gesundheitswesens geeignet, sodass Sie SOAP-Notizenvorlagen unabhängig von Ihrem Fachgebiet als Ausgangspunkt verwenden können.