¿Qué es la cirrosis hepática?
La cirrosis hepática es una enfermedad progresiva e irreversible que se caracteriza por la sustitución del tejido hepático sano por tejido cicatricial, lo que en última instancia conduce a un deterioro de la función hepática. Esta enfermedad hepática crónica suele deberse a diversos factores, como el consumo excesivo de alcohol, las hepatitis víricas, la enfermedad del hígado graso no alcohólico y las enfermedades hepáticas autoinmunes. A medida que la cirrosis hepática avanza, puede culminar en una enfermedad hepática terminal que requiera intervenciones como el trasplante de hígado.
Uno de los rasgos distintivos de la cirrosis hepática es la hipertensión portal, una afección en la que la presión elevada dentro de los vasos sanguíneos que irrigan el hígado provoca complicaciones como varices esofágicas y ascitis, o acumulación de líquido en el abdomen. Además, la cirrosis hepática puede provocar encefalopatía hepática, que se manifiesta como una alteración del estado mental debido a la incapacidad del hígado para desintoxicar las sustancias nocivas.
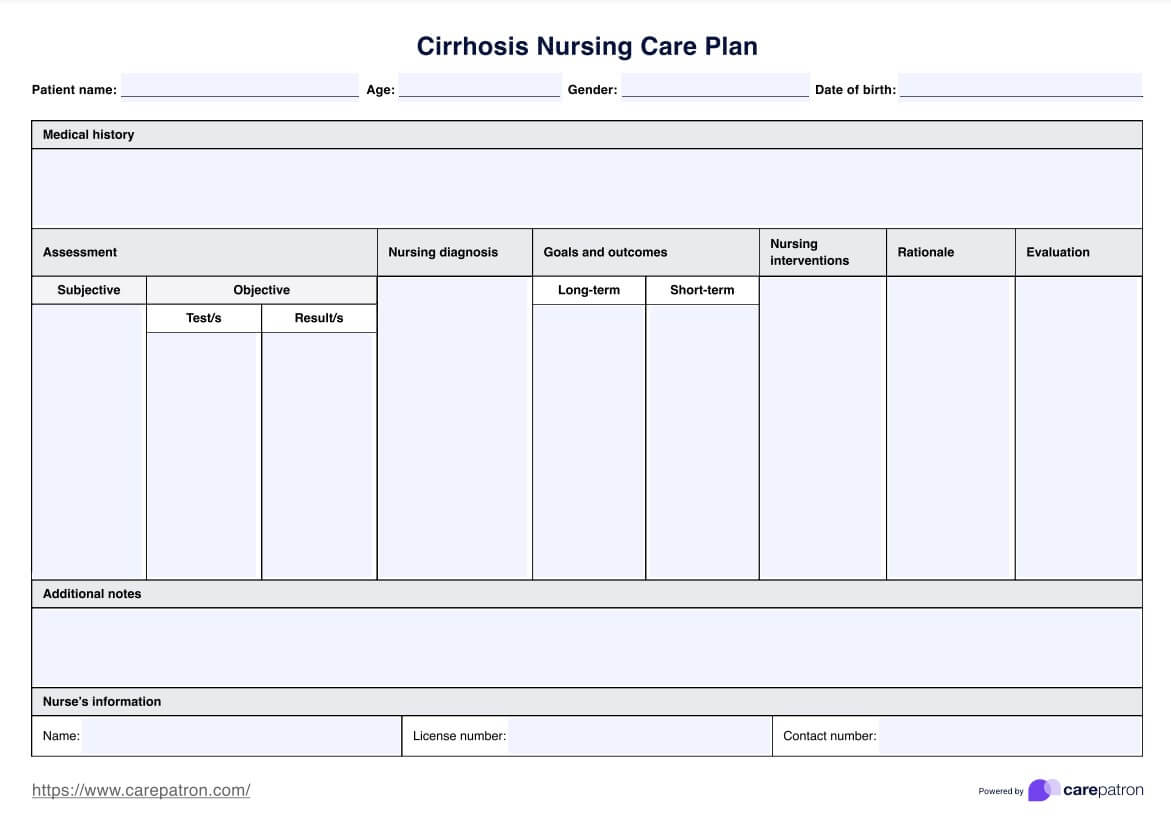
El diagnóstico de la cirrosis hepática suele implicar una combinación de evaluación clínica, estudios de imagen y biopsia hepática para confirmar la presencia de tejido cicatricial en las células del hígado. Las enzimas hepáticas elevadas y los hallazgos de imagen indicativos de daño son indicadores comunes. El tratamiento se centra en controlar las complicaciones, abordar la causa subyacente y prevenir daños mayores en el hígado, como las hemorragias digestivas. Para las personas con cirrosis descompensada, el trasplante de hígado puede ser la única opción curativa. El diagnóstico de enfermería para la cirrosis implica un seguimiento vigilante de los signos de insuficiencia hepática, retención de líquidos y cambios en el estado mental, así como proporcionar cuidados de apoyo para optimizar los resultados del paciente.
Síntomas de la cirrosis
La cirrosis hepática puede manifestarse con una serie de síntomas, que pueden variar en gravedad y presentación. Reconocer estos síntomas es crucial para una detección e intervención tempranas. Algunos síntomas comunes son
- Fatiga
- Debilidad
- Ictericia (coloración amarillenta de la piel y los ojos)
- Pérdida de apetito
- Pérdida de peso
- Náuseas y vómitos
- Dolor o sensibilidad abdominal
- Hinchazón en el abdomen (ascitis)
- Hinchazón en las piernas y los tobillos (edema)
- Fácil aparición de hematomas y hemorragias
- Picor en la piel
- Confusión o alteración del estado mental (encefalopatía hepática)
- Vasos sanguíneos en forma de araña en la piel (angiomas en araña)
- Heces oscuras y alquitranadas o vómitos sanguinolentos (signos de hemorragia gastrointestinal)
Estos síntomas pueden desarrollarse gradualmente con el tiempo a medida que disminuye la función hepática. Sin embargo, algunos individuos con cirrosis pueden permanecer asintomáticos hasta que la enfermedad alcanza una fase avanzada. Un seguimiento regular y una intervención médica temprana pueden ayudar a controlar los síntomas y mejorar los resultados de los individuos con cirrosis.
Causas de la cirrosis
La cirrosis hepática puede desarrollarse debido a diversos factores subyacentes que contribuyen al daño y la cicatrización. Comprender estas causas es esencial para la prevención y la intervención temprana. Algunas causas comunes son
- Abuso crónico de alcohol: El consumo excesivo y prolongado de alcohol puede provocar una enfermedad hepática alcohólica, un factor que contribuye significativamente a la cirrosis.
- Hepatitis vírica: La infección crónica por los virus de la hepatitis B o la hepatitis C puede provocar con el tiempo inflamación y daños en el hígado que desemboquen en cirrosis.
- Enfermedad del hígado graso no alcohólico (NAFLD): La acumulación de grasa en el hígado, a menudo asociada a la obesidad, la diabetes y el síndrome metabólico, puede evolucionar a esteatohepatitis no alcohólica (EHNA) y, finalmente, a cirrosis.
- Enfermedad hepática autoinmune: Afecciones como la hepatitis autoinmune, la colangitis biliar primaria y la colangitis esclerosante primaria implican que el sistema inmunitario del organismo ataca al hígado, lo que provoca inflamación y cicatrices.
- Hemocromatosis: Trastorno genético que provoca una acumulación excesiva de hierro en el hígado y otros órganos, causando daños y cirrosis compensada.
- Enfermedad de Wilson: Trastorno hereditario caracterizado por un metabolismo anormal del cobre, que conduce a la acumulación de cobre en el hígado y otros órganos, provocando daños hepáticos y cirrosis.
- Trastornos del tracto biliar: Afecciones como la obstrucción crónica de las vías biliares, la atresia biliar y los quistes coledocianos pueden provocar la acumulación de bilis en el hígado, lo que conduce a la inflamación y la cirrosis.
- Medicamentos y toxinas: La exposición prolongada a ciertos medicamentos, sustancias químicas y toxinas puede causar daños y cirrosis hepática.
Complicaciones de la cirrosis
La cirrosis puede provocar diversas complicaciones, algunas de las cuales pueden poner en peligro la vida si no se tratan a tiempo. Estas complicaciones surgen del deterioro de la función del hígado a medida que el tejido cicatricial sustituye al tejido hepático sano.
Entre las complicaciones habituales de la cirrosis se encuentra la hipertensión portal, que puede provocar la aparición de varices esofágicas, gástricas o ascitis. La hipertensión portal también puede provocar esplenomegalia (agrandamiento del bazo) e hiperesplenismo, causando una disminución del recuento de plaquetas y otras anomalías de las células sanguíneas.
Además, la cirrosis hepática puede provocar encefalopatía hepática, una afección caracterizada por el deterioro cognitivo y la alteración del grado mental debido a la incapacidad del hígado para desintoxicar las sustancias nocivas. Otras complicaciones son el síndrome hepatorrenal, el síndrome hepatopulmonar y una mayor susceptibilidad a las infecciones.
La gestión de estas complicaciones requiere un enfoque integral, que incluya intervenciones médicas, modificaciones del estilo de vida y un estrecho seguimiento por parte de los profesionales de la salud.