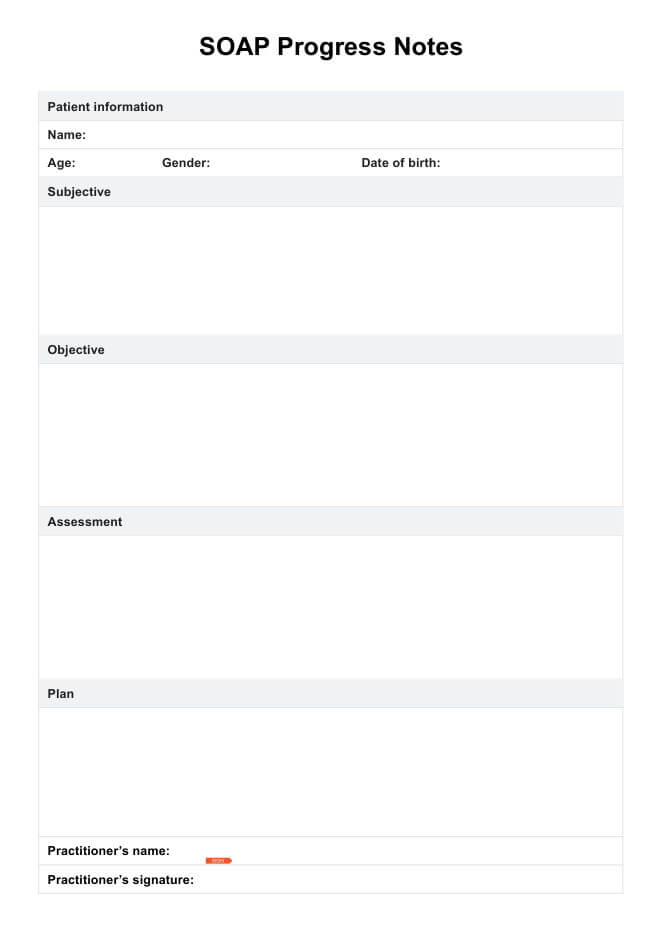
Hvad er SOAP statusnoter?
SOAP-noter er en bestemt type formatstruktur til statusnoter. Denne form for klinisk dokumentation sigter mod at spore forbedringen af patienter, lette bedre kommunikation mellem medlemmer af en patients plejeteam og give bevis for forsikringsudbydere. En omfattende SOAP-note kategoriserer oplysninger i fire relevante sektioner:
Subjektiv
Dette afsnit beskriver patientens rapportering af deres hovedklage. Direkte citater fra patienten er ofte inkluderet, såvel som deres symptomer og hvordan problemet påvirker deres daglige liv.
Målsætning
Det objektive afsnit inkluderer praktiserens observation af patientens adfærd og påvirkning. Det skal også indeholde detaljer om eventuelle tests, undersøgelser, scanninger, eller laboratoriescreeninger gennemført i løbet af sessionen.
Vurdering
Vurderingen er i det væsentlige en syntese af de subjektive og objektive sektioner, hvor praktiserende læge vurderer patientens tilstand. Det er her, praktikeren analyserer eller fortolker patientens klage, hvordan de reagerede på behandlingen, og om de skrider frem mod deres mål. Få mere at vide om hvordan man gennemfører vurderingsdelen af en SOAP-note.
Planlæg
Endelig skriver praktiserende læge patientens fremtidige behandlingsoplysninger i planafsnittet. Disse kan omfatte kommende sessioner, henvisninger, ændringer i behandlingsplanen og eventuelle kort- eller langsigtede mål.
SOAP-noteformatet er klart og kortfattet, hvilket sikrer, at sundhedsudbydere inkluderer alle kritiske oplysninger i deres kliniske noter. Dens struktur gør det anvendeligt til alle former for sundhedspleje, så du kan bruge SOAP-noteskabeloner som udgangspunkt uanset dit felt.